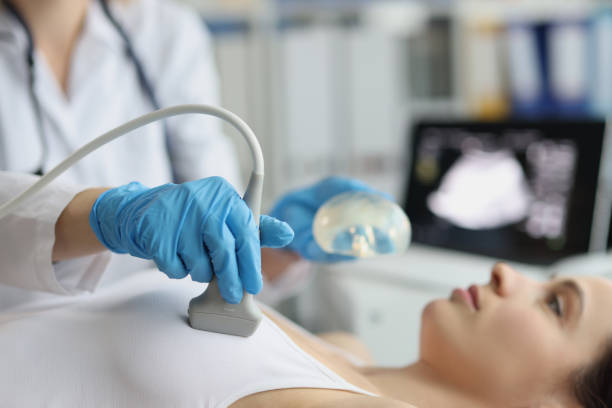
Cuando hablamos de prevención del cáncer de mama, es común recomendar el auto examen de las mamas con el fin de detectar cualquier cambio persistente en la glándula, ya que está accesible.
De hecho, un grupo importante de tumores de mama son detectados inicialmente por la propia paciente, aún después de una prueba de cribado normal, como suele ser la mamografía.
Cuando se propone una herramienta para detectar patología en población sana, debemos asegurarnos que sea sensible para detectar lo que queremos, recordando la máxima “Primo non nocere”. Esto es primero no hacer daño.
Con el auto examen de las mamas todo y que es una herramienta en si misma inocua, puede pasar que exponga a procedimientos diagnósticos innecesarios, sin aumentar la tasa de detección de cáncer.
Lo anterior puede generar ansiedad innecesaria o puede hacer que se aplacen las pruebas de cribado, más útiles, por la falsa seguridad de un auto examen normal.
Las recomendaciones recientes, comentadas en un artículo de univadis, Es que las pacientes pueden continuar explorándose las mamas, o simplemente tener conciencia de la consistencia de su glándula, si esto las tranquiliza, pero es más importante insistir en las mamografías, como herramientas de cribado, en población sana, cuando estén indicadas, el auto examen podría complementar las pruebas de cribado.
Al parecer las pacientes que realizan auto examen de mamas, no tienen mayor tasa de detección de ésta patología, pero se exponen con mas frecuencia a procedimientos innecesarios.
La autoridad sanitaria francesa, recomienda una consulta médica anual de vigilancia mamaria y realizarse la mamografía, a la edad e intervalos sugeridos para la población sana.
La presente información no sustituye el buen consejo de un profesional sanitario de su confianza