
Si tienes ovarios poliquísticos o conoces a alguien con el síndrome, podéis participar.
Toward a new treatment for Polycystic Ovary Syndrome (PCOS) in adolescents and young women
— Leer en spiomet4health.eu/es/the-clinical-trial/

Si tienes ovarios poliquísticos o conoces a alguien con el síndrome, podéis participar.
Toward a new treatment for Polycystic Ovary Syndrome (PCOS) in adolescents and young women
— Leer en spiomet4health.eu/es/the-clinical-trial/

La ingesta de ácidos grasos insaturados, de origen vegetal, en la dieta normal, esencialmente alfa y delta linoleicos; se relaciona con una menor incidencia de cáncer endometrial, independiente de otros factores de riesgo conocidos.
Según un trabajo referenciado en Univadis.
Este hallazgo corrobora la relación de éste tipo de cáncer con otros factores de riesgo con base metabólica y endocrinológica, como la obesidad, la diabetes y la hipertensión Arterial.
Un estudio publicado en el American Journal de Obstetricia y Ginecologia, establece que el uso de bajas dosis de aspirina, en embarazos subsiguientes, puede disminuir el riesgo de un nuevo parto prematuro en pacientes que han tenido uno, en un embarazo previo.
Autorizado en España Mirena para una duración de hasta 8 años en anticoncepción
— Leer en www.pmfarma.es/noticias/35332-autorizado-en-espaya-mirena-para-una-duraciyin-de-hasta-8-ayos-en-anticoncepciyin.html
Explicación del colegio americano de Obstétras y Ginecólogos, sobre los métodos de diagnósticos preconcepcional y prenatales. Test no invasivos, biopsia corial y amniocentesis. Y las diferencias entre test diagnósticos y test de cribado.
Sorry it is in English.
Se trata de la principal causa, en el todo el mundo de mortalidad materna, y una importante causa de morbilidad materna, en el primer mundo.
Los factores de riesgo incluyen la falta de contracción del útero luego del parto, la sobre distensión del útero durante el embarazo, como ocurre cuando hay mucho líquido amniótico, en los embarazos múltiples o en los fetos muy grandes. El periodo de trabajo de parto prolongado, la edad materna avanzada y los fibromas uterinos. Así como el aumento de los embarazos con cesáreas previas.
La obesidad materna, la hipertensión en el embarazo y la diabetes gestacional, son factores modificables en el control prenatal que aumentan el riesgo de hemorragia post parto, tal vez influyendo en los otros factores.
La mayor edad materna, en relación a los embarazos, ha hecho que algunos de los factores de riesgo hayan aumentado en las últimas décadas con el tiempo.
Sin embargo, se ha establecido que hasta un 70 % de las hemorragias post parto vistas en un extenso estudio de los Estados Unidos, no tenían un factor de riesgo en sus antecedentes.
Un control prenatal adecuado puede disminuir los factores de riesgo modificables, como la aspirina para prevenir la pre eclampsia, o un buen control de glicemia en las diabéticas gestacionales.
Es de notar que pese a que ha habido un aumento en los factores de riesgo no modificables, en USA en los últimos 20 años, las transfusiones de sangre o las histerectomías por causa obstétrica, no han aumentado en ése tiempo, tal vez debido a un aumento en las herramientas farmacológicas y médicas que permiten un manejo conservador del cuadro.
En resumen se trata de un evento adverso, que puede ocurrir, aún sin factores predisponentes evidentes y que pese a un aumento en los factores de riesgo que lo predisponen, una intervención sanitaria oportuna, podría limitar las complicaciones posibles.
Fuente: Medscape

Las totalidad de vacunas Covid autorizadas en la Unión Europea, son seguras, es decir la presencia de efectos adversos graves, no fué diferente a las del placebo. Y tuvieron una eficacia entre el 69 y 95% en prevenir la infección por el virus.
Según un estudio Cohcrane, financiado por fondos franceses y europeos. Y publicado en Univadis.
Fuente: univadisfr.onelink.me/k7iX
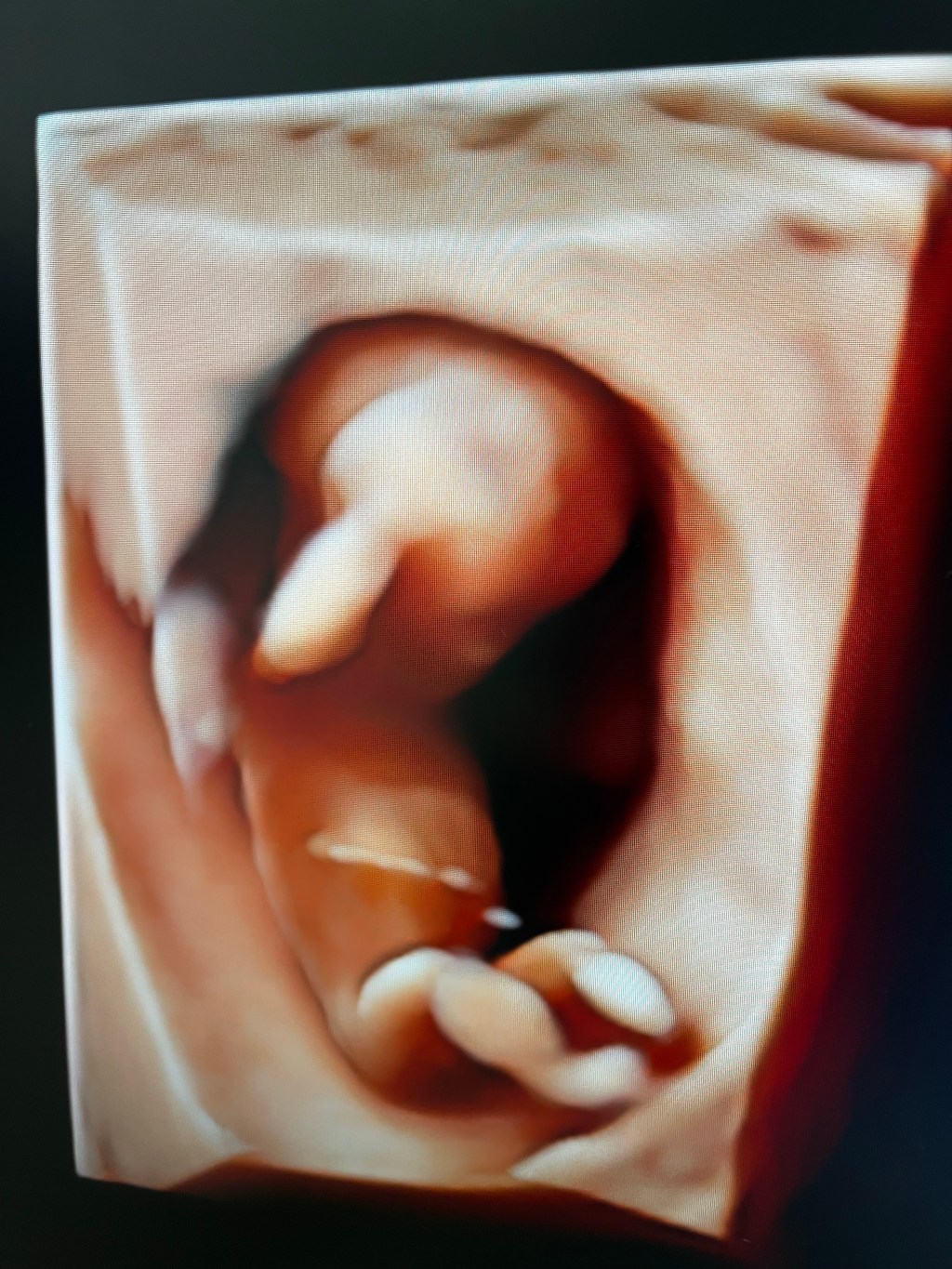
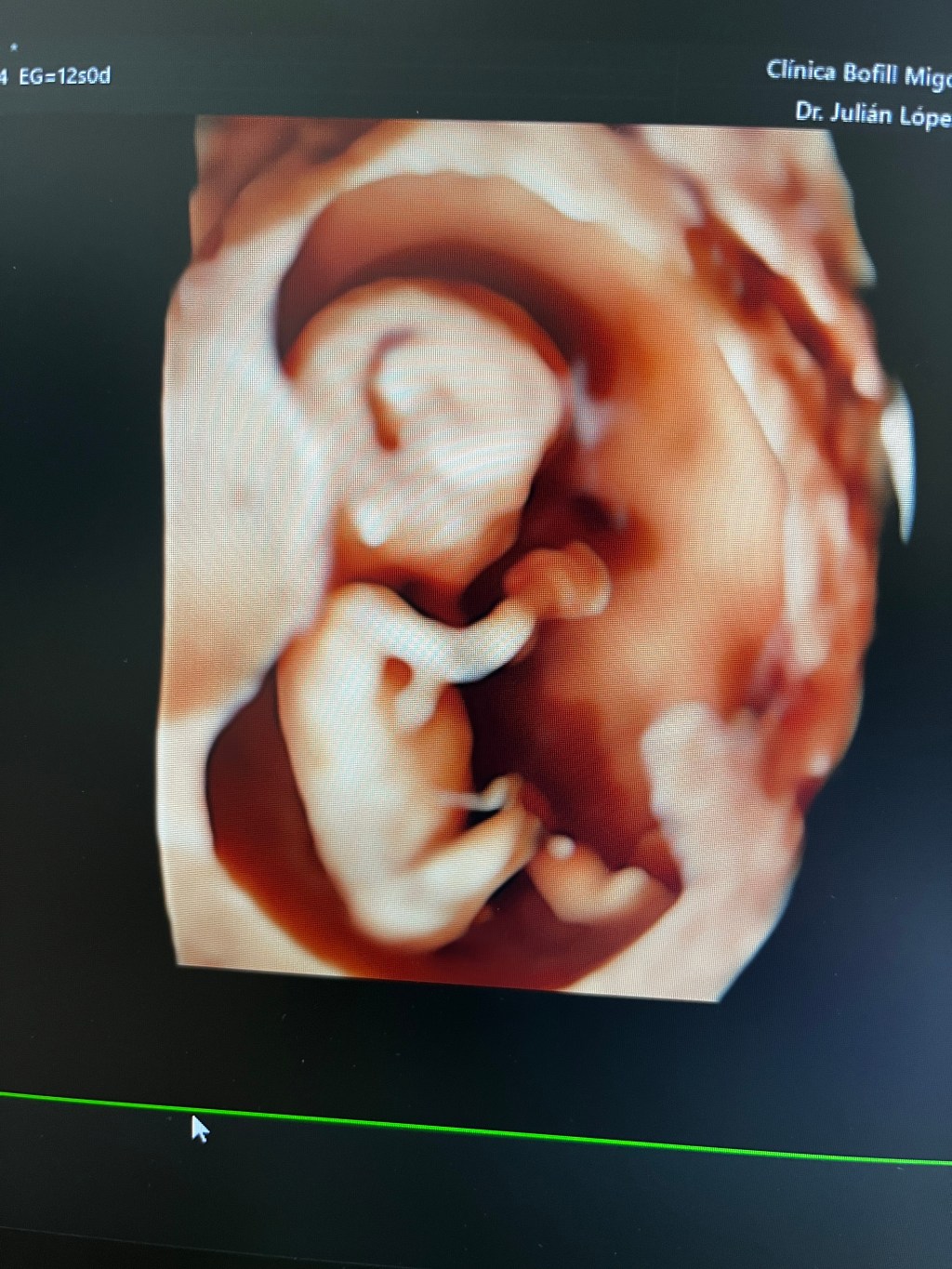
Se trata de un grupo de alteraciones del desarrollo de movimientos y de posturas, limitantes, no progresivas, que se originan en el desarrollo del cerebro fetal o infantil. Son trastornos motores, con frecuencia asociados de trastornos en cognición, comunicación, percepción, comportamiento o desórdenes de tipo convulsivo.
Hablamos de la causa principal de minusvalía en la infancia. Las lesiones cerebrales capaces de causar parálisis cerebral pueden ocurrir durante el período fetal, el período neonatal o hasta la edad de 3 años.
Tiene su origen en una anomalía estructural del cerebro, causada por un daño, debido a insuficiencia vascular, toxinas o infecciones, durante el periodo fetal, perinatal o después del nacimiento. O asociado a los riesgos del nacimiento prematuro (antes de las 36 semanas) o postmaduro (después de las 42 semanas); puede ser más frecuente además en embarazos múltiples, retardos de crecimiento intrauterino, en fetos varones, bajo puntaje de APGAR al nacer, infecciones intrauterinas, anomalías tiroideas maternas, exposición de la madre a metil mercurio, deficiencia materna de iodo, asfixia fetal al nacer.
Igualmente de manera teórica, la exposición a contaminantes físicos, químicos o ambientales durante el embarazo, podría afectar el desarrollo de estructuras tan complejas y delicadas como el cerebro fetal.
Lo anterior establece la importancia de un control prenatal, suficiente, frecuente y asertivo, detectando riesgos y estableciendo correcciones detectadas,
La evidencia sugiere que entre el 70 y 80 % de las parálisis cerebrales ocurren durante el embarazo, antes del nacimiento, en muchos casos la causa se desconoce y es muy probable que sea multifactorial.
En el 10 % de los casos de parálisis cerebral, se puede determinar que la asfixia al nacer estuvo relacionada directamente.
A pesar de los avances significativos en cuidados perinatales y neonatales, la incidencia de parálisis cerebral no ha cambiado en las últiimas 4 décadas. En países desarrollados, la incidencia se ubica alrededor de 2 casos por 1000 nacimientos. En países en vias de desarrollo se ha estimado en algo más del doble. Su incidencia real es díficil de establecer ya que muchos casos se diagnostican después del primer año de vida, cuando se comienzan a apreciar las limitaciones motoras.
La mayoría de los casos con un tratamiento y orientación adecuada, podrán llevar a futuro una vida normal.
En resumen se trata de una condición compleja, que la mayoría de las veces se debe a un problema durante el embarazo, que podría tener su origen en la colisión de múltiples factores y cuya incidencia no ha cambiado en las últimas 4 décadas a pesar los avances en medicina materna, fetal, neonatal y postnatal.
Una atención del embarazo y parto adecuadas, podría minimizar éstos factores de riesgo.
Fuente: Medscape: Cerebral Palsy
Uno de los principales problemas de los recién nacidos prematuros es la inmadurez de sus sistemas, sobre todo a nivel respiratorio, el uso de esteroides para acelerar la madurez fetal, es un práctica habitual en cuidados perinatales, aceptada antes de las 34 semanas.
La polémica sobre la idoneidad de suministrar corticosteroides cuando ocurre un riesgo de parto prematuro entre las 34 y 36 semanas parece quedar resuelta. Después de las 34 semanas, sus posibles beneficios parecen opacarse por el riesgo teórico de que pudieran causar hipoglicemia fetal, que a su vez podría afectar el desarrollo neurológico del recién nacido futuro.
Un estudio prospectivo reciente de la universidad de California, citado por Medscape, demuestra que un seguimiento de dos años postparto no demuestra cambios cognitivos entre los que recibieron corticosteroides y los que no, en esta franja de 34 a 36 semanas. Lo que podría cerrar ésta polémica, garantizando su seguridad
La otra controversia se refiere a las dosis de refuerzo, si el embarazo tiene menos de 34 semanas, pasada una semana, luego de una dosis de esteroides para maduración fetal.
Los beneficios de la inducción de la madurez fetal por parte de los esteroides parecen disminuir luego de una semana de colocados. En los casos con membranas ovulares íntegras la ACOG recomienda evaluar colocar un refuerzo.
En los casos de riesgo de parto prematuro con membranas rotas, éste refuerzo no pudo disminuir la incidencia de morbilidad pulmonar, con dudas sobre la posibilidad teórica de aumentar el riesgo de infecciones maternas o fetales.
En resumen, según éstas revisiones, la dosis de esteroides entre las. 34 y 36 semanas para inducir la madurez pulmonar fetal, parecen seguras. Las dosis de refuerzo después de los 7 días de una primera dosis, antes de las 34 semanas, se podría recomendar, siempre y cuando las membranas no estuviesen rotas.
El presente post tiene una función meramente informativa y no sustituye el buen consejo de un profesional sanitario de su confianza.
Fuente: MEDSCAPE: Antenantal Corticosteroids: Fresh Answers to Old Questions. Feb 10, 2023

Es una urgencia obstétrica impredecible, que requiere de pericia para solucionarla y puede tener consecuencias tanto para la madre como para futuro bebé.
Puede aparecer hasta en un 3 % de los partos vaginales. Hasta un 60 % de los partos con ésta complicación pueden tener una lesión del plexo braquial, la mayoría se resuelven sin consecuencias, hasta un 2,5% pueden tener secuelas neurológicas en el brazo afecto de manera permanente.
También ser relaciona con complicaciones fetales más severas como la encefalopatía fetal isquémica hasta en un 5 % de los casos con ésta complicación y fracturas de la clavícula o del húmero fetal. En cuanto a la madre, el principal riesgo es la hemorragía por atonía uterina, los desgarros del canal del parto, alteraciones del funcionamiento de la vejiga urinaria, la rotura uterina, alteraciones osteoarticulares pélvicas, del suelo pélvico y neuropatias.
La distocia de hombros, sucede cuando se impacta el hombro anterior por debajo de la sínfisis del pubis, o el posterior contra el promontorio del sacro, que requiere de maniobras específicas para desprenderlos, luego de la salida de la cabeza fetal.
Sucede generalmente en fetos macrosómicos (grandes), cuando el diámetro entre los hombros del feto (Biacromial) es mayor que el diámetro cefálico, quedando los hombros orientados en sentido anteroposterior, en vez de oblicuos en la pelvis. Deteniéndose el período de la expulsión del feto.
Se han establecido algunos factores de riesgo, como obesidad materna, ganancia ponderal excesiva durante el embarazo, edad materna avanzada, fetos grandes, la diabetes materna, un periodo de prodrómos prolongado o de dilatación prolongado, una prolongación del período expulsivo (más de dos horas), el parto instrumentado y antecedentes de distocia de hombros previa. Sin embargo la mayoria de los casos de distocia de hombros suelen ocurrir en pacientes sin factories de riesgo.
Pese a la asociación con algunos factores de riesgo, la Sociedad Española de Obstetricia y Ginecología, y el Colegio Americano de Obstétras y Ginecólogos, han establecido que se trata de una situación que no se puede prevenir, ni por los antecedentes, ni por las características clínicas de la paciente, ni por la evolución del parto por lo cual no se puede establecer, su aparición como una mala praxis médica. Éstos factores de riesgo son comunes a partos que no tendrán ésta complicación, además, el diagnóstico de macrosomia fetal es díficil de establecer por ecografía, ya que las tablas de estimación del peso no son tan acertadas el final del embarazo.
La inducción del parto o la cesárea electiva en gestantes no diabéticas, no ha demostrado disminuir la incidencia de la distocia de hombros. En las diabéticas gestacionales, se recomienda realizar una cesárea, si el peso estimado supera los 4500 g.
Se ha establecido que para hacer profilaxis de la macrosomia fetal, es importante un control anteparto del peso materno, ajustando la alimentación de las pacientes obesas, evitándo la ganancia de peso excesiva y manteniéndo a la gestante diabética con un buen control metabólico.
Resumiendo, se trata de una complicación poco frecuente del parto, impredecible y que puede tener consecuencias tanto maternas como fetales, un buen control del peso durante el embarazo y control metabólico adecuado de las madres diabéticas, podría, prevenir la macrosomía fetal y disminuir la posibilidad que se presente ésta complicación.
FUENTE: http://www.prosego.com. Protocolos de la SEGO, Medicina Perinatal.