
Diabetes y salud reproductiva, nuevas recomendacioens
Salut reproductiva per les dones: Diabetes i salut reproductiva noves recomanacions http://ht.ly/qDDAq

Diabetes y salud reproductiva, nuevas recomendacioens
Salut reproductiva per les dones: Diabetes i salut reproductiva noves recomanacions http://ht.ly/qDDAq
Subraya la necesidad de una dieta adecuada durante el embarazo para prevenir enfermedades durante la vida posterior del futuro bebé.
Lo interesante del artículo está en que desglosa probables mecanismos para éstas interacciones.
Información adicional en Ginecología hacer click aquí

Early Pregnancy Obesity Linked to Fetal and Infant Death.
Una revisión reciente en Medscape (Link superior), establece algo que muchos sospechaban, existe un mayor riesgo de pérdida del embarazo en pacientes que son obesas antes de embarazarse.
Dicho de otro modo la obesidad es un factor de riesgo perinatal importante, esto valida las recomendaciones de control de peso, que generalmente se establecen en cada visita de control prenatal.

La «bronca» que solemos meter los responsables de la consulta prenatal a las embarazadas con el peso, y que les incomoda, no es sólo es por preocupación estética, se trata de un factor de riesgo de muerte fetal e infantil, además de mayor incidencia diabetes gestacional, e hipertensión causas de morbilidad y mortalidad materna y fetal.
El riesgo de muerte fetal e infantil aumenta a partir de 30 Kg/m2 de índice de masa corporal.
Explicando un poco lo significa un factor de riesgo, hay que decir que la mayoría de las embarazadas obesas tendrán un embarazo normal. El factor de riesgo establece que las tasas de complicaciones son mayores en éste grupo de pacientes.
De allí la importancia del control prenatal para imponer correctivos.

Parece obvio, pero muchas fumadoras no entienden los motivos por los cuales es necesario dejar de fumar durante el embarazo:
Se oyen excusas, como: «Conozco a muchas mujeres que han fumado embarazadas y no les ha pasado nada», o » Mejor si el bebé me sale pequeño, así el parto será más fácil». o «estoy fumando menos».
Muchas veces se trata de un problema importante de adicción, que no puede ser dejado ni aún durante el embarazo, estoy seguro de que si no es posible dejar de fumar embarazada, entonces es difícil abandonar la adicción el resto de la vida.
Y las más de las veces se debe a ignorancia.
En éste último punto es donde nos vemos obligados a ayudar en esta nota.
El hábito de fumar activo o pasivo, se asocia a los siguientes efectos en el embarazo:
Luego del nacimiento:
Sabemos que dejar una adicción no es fácil y que se debe comenzar por intentarlo, para ello es importante la motivación y si esta lista no es suficiente para motivar a intentar dejar de fumar durante el embarazo, entonces pocas cosas lo harán.

Recientemente el Colegio Americano de Obstetras y Ginecologos, publicó en el New England Journey of Medicine 14-10-2010 . (N Engl J Med. 2010;363:1544-1550.) Recomendaciones actualizadas para el manejo de esta patología frecuente, hago una traducción somera con comentarios de la reseña del artículo publicada en Medscape:
Aproximadamente la mitad de las embarazadas tendrán nauseas y vómitos tempranos en el embarazo y una cuarta parte presentarán nauseas solamente.
Alrededor de una tercera parte de éstas mujeres, tendrán cuadros que afectarán su trabajo y sus relaciones familiares. Una minoría de las embarazadas tendrán cuadros asociados a deshidratación y pérdida de peso, requiriendo hospitalización.
El término hiperemesis gravídica se deja para las pacientes que presentan vómitos persistentes, pérdida de más del 5 % de peso, cetonuria, anomalías electrolíticas (hipokalemia), y deshidratación (Densidad urinaria aumentada).
Se desconoce realmente la causa de las nauseas y vómitos del embarazo, las migrañas o los trastornos digestivos deben plantearse siempre en el diagnóstico diferencial, por lo que las analíticas solicitadas deben incluir niveles de urea, creatinina, transaminasas, electrolitos y amilasas aparte del hemograma usual.
Se suele aconsejar comer pequeñas cantidades de alimento, varias veces al día, alimentos fríos como zumos de frutas azucarados, helados. Así como evitar la exposición a olores intensos, comidas o suplementos dietarios como el de hierro, que pueden desencadenar las nauseas. Así mismo se ha sugerido dietas blandas, secas o con alto contenido proteínico. Sin embargo no existe soporte de trabajos bien controlados.
Medicinas alternativas como el gengibre o la acupuntura se han utilizado con tasas variables de éxito y pueden ser utilizados sin riesgo en el embarazo.
Aproximadamente el 10 % de las embarazadas requerirán medicación para controlar los síntomas.
La evidencia de estudios randomizados soporta el uso de vitamina B6 (Piridoxina), 10 a 25 mg cada 8 horas, La doxilamina 25 mg al acostarse, y luego 12,5 mg a media maána y media tarde, presentan un 70 % de disminución en las nauseas y vómitos y han demostrado ser seguros, como terapia de rpimera línea.
A las embarazadas refractarias al tratamiento anterior puede utilizarse, Metoclopropamida o Ondasetrón, de manera sucesiva, la metoclopramida es un agonista dopaminérgico que se ha asociado a discinecia tardía, con dosis acumulativas, por lo que que su uso no debe ser por más de 12 semanas.
Se pueden usar corticoides, pero sólo después de las semana 10 de gestación por su asociación con defectos de labio y paladar y debe ser utilizada sólo en pacientes que no presentan alivio con las terapias arriba indicadas, se puede utilizar metilprednisolona o dosis equivalentes de hidrocortisona.
Los tratamientos de sostén con fluidos endovenosos están indicados en pacientes con intolerancia oral absoluta, y se debe asociar tiamina a los tratamientos endovenosos.
Alguna paciente con cuadros persistentes pueden requerir nutrición enteral por sonda y en casos severos nutrición parenteral. Recordar que la nutrición parenteral lleva riegos de sepsis, esteatohepatitis, por lo que debe reservarse para las pacientes en que todas las medidas previas fracasan.
Información adicional en ginecologia haga click aqui
 Motivo de consulta frecuente, la ansiedad por buscar un embarazo, que no se presenta, suele llevar a una pareja a situaciones importantes de tensión familiar.
Motivo de consulta frecuente, la ansiedad por buscar un embarazo, que no se presenta, suele llevar a una pareja a situaciones importantes de tensión familiar.
Un hecho a tener en cuenta es que realmente nuestra especie es poco fértil, en cifras, la tasa de fertilidad es de alrededor de un 15 %, esto es si 100 parejas sanas y normales, tienen relaciones sexuales sin protección, sólo 15 tendrán un embarazo en el primer mes. Estadísticamente se detectan las parejas que tienen algún problema de fertilidad luego de que ha pasado un año y no se logra el embarazo. Que es lo que define desde el punto de vista médico que existe un problema de fertilidad. (más…)
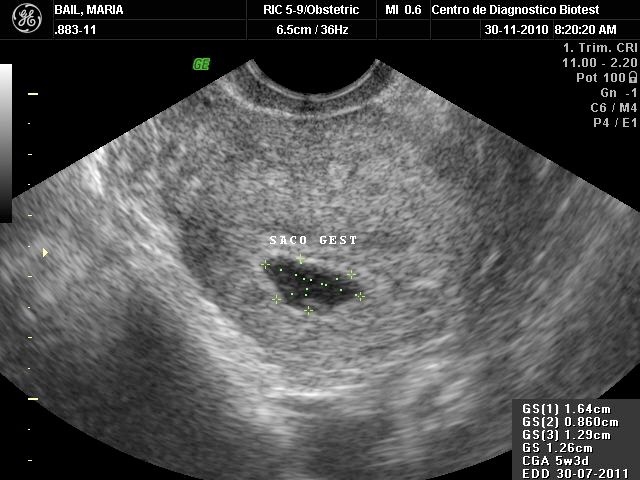
El diagnóstico precoz del embarazo (antes de las 8 semanas, o sea antes de la segunda falta), con frecuencia constituye una fuente de zozobra para el médico y por ende para la paciente, puesto que existe de manera natural, una alta tasa de pérdida de embarazos precoces. Se ha establecido que hasta 1 de cada 5 embarazos que se diagnostican precozmente, puede que no continúen adelante.
Acaba de ser comentado en Medscape, un artículo publicado en la revista de ACOG, (American College of Obstetricians and Gynecologists (ACOG) 57th Annual Clinical Meeting.), que establece que la presencia de 3 marcadores ecográficos, precoces, esto es entre los días 33 a 36 luego de la concepción (6,5 a 7,1 semanas de retraso menstrual), se asocian con tasas de embarazos normales de alrededor de un 90 % aún en embarazos de riesgo, a tener una pérdida precoz, como son la edad materna mayor de 35 años y antecedentes de pérdida repetida del embarazo.
Los marcadores ecográficos referidos son:
Diámetro del saco de 12 mm o mayor
Vesícula vitelina (Saco de Yolk) de entre 2 a 6 mm
Actividad cardíaca presente
El estudio se llevó a cabo, casi todo en pacientes a las que se les realizó una fecundación in vitro, por lo que la fecha de concepción era bien sabida.
Esta puede ser una herramienta útil para asesorar a las pacientes que acuden con un embarazo precoz, donde la información que generalmente se dispone sobre el pronóstico del embarazo es incierta.
Información adicional en ginecología: Haga click aqui

Con frecuencia es un tema que angustia a las embarazadas…
Se trata de una infección producida por un parásito en el que el ser humano es huésped intermediario y en el que el gato común es huésped definitivo.
La infección suele ser banal y no ocasionaría preocupaciones a nivel salud sino fuese por el riesgo de transmisión de madres a hijos con la consiguiente afectación neonatal.
Esta afectación depende de varios factores pero se ha establecido que ocurre entre el 0,2 y el 5 % de las madres afectadas por la enfermedad durante el embarazo. La posibilidad de transmisión de madres a hijos durante el embarazo disminuye a medida que el embarazo avanza.
Existen tratamientos que previenen ésta transmisión de madre a hijo.
Los gatos que la transmiten son los gatos jóvenes que cazan roedores o pájaros silvestres. Después de los 6 meses de vida, la mayoría de éstos gatos han desarrollado inmunidad para el parásito.
Otra fuente de infección puede ser el agua del grifo no filtrada. Al parecer la cloración sola no destruye a éste parásito.
Se acepta como un estándar de cuidados neonatales, la solicitud de la prueba de anticuerpos contra el toxoplasma en el primer trimestre del embarazo. Si ésta es negativa, quiere decir que la madre puede contraer la enfermedad durante el embarazo y por ende transmitirla, si no se diagnostica, al futuro bebé. La prueba deberá repetirse en el segundo y en el tercer trimestre, para confirmar que no haya existido la enfermedad y haya pasado asintomática.
Si la prueba es positiva, entonces la madre tiene defensas contra la enfermedad y no deberá preocuparse por ella, el resto de su vida.
Las que tengan la prueba de sangre negativa, deberán evitar durante el embarazo ingerir carnes crudas, embutidos, sushi, lavar bien las verduras y hortalizas y mantener una higiene adecuada de los animales domésticos.
En general en comunidades con un nivel de salubridad adecuado, la incidencia de la infección neonatal es tan baja, que tal vez con el tiempo las autoridades sanitarias decidan que no es costo efectivo esta prueba de diagnóstico precoz de manera rutinaria.
Quiere decir que la tendencia a futuro, puede ser que en comunidades con un nivel de saneamiento ambiental adecuado, tal vez ni si quiera sea necesario realizarse la prueba de manera rutinaria a todas las embarazadas. Con el tiempo tal vez estará indicada sólo en casos con factores de riesgo.
Información adicional en ginecología: Haga click aqui